Autor: Mauricio Sanchez Nº Colegiado 28008532

Un Camino hacia la Recuperación Dental
Imagina un paciente que ha pasado años viviendo con incomodidad, evitando usar su prótesis removible debido al dolor que le causa. Su historia comienza en Zamora, España, donde busca desesperadamente una solución a su problema dental. Sin embargo, su viaje lo lleva hasta Madrid, al Hospital La Zarzuela, en busca de respuestas.
El Inicio del Cambio
Con 63 años, este paciente, un pensionista casado desde hace 40 años, llega decidido a encontrar una alternativa definitiva. Desde joven, ha cuidado de su salud bucal, pero el tiempo y ciertos hábitos, como fumar 15 cigarrillos diarios, han dejado huella en su sonrisa. Aunque su higiene dental es adecuada y visita al dentista regularmente, el dolor y la pérdida de dientes lo han llevado a buscar algo más.
Una Evaluación Detallada
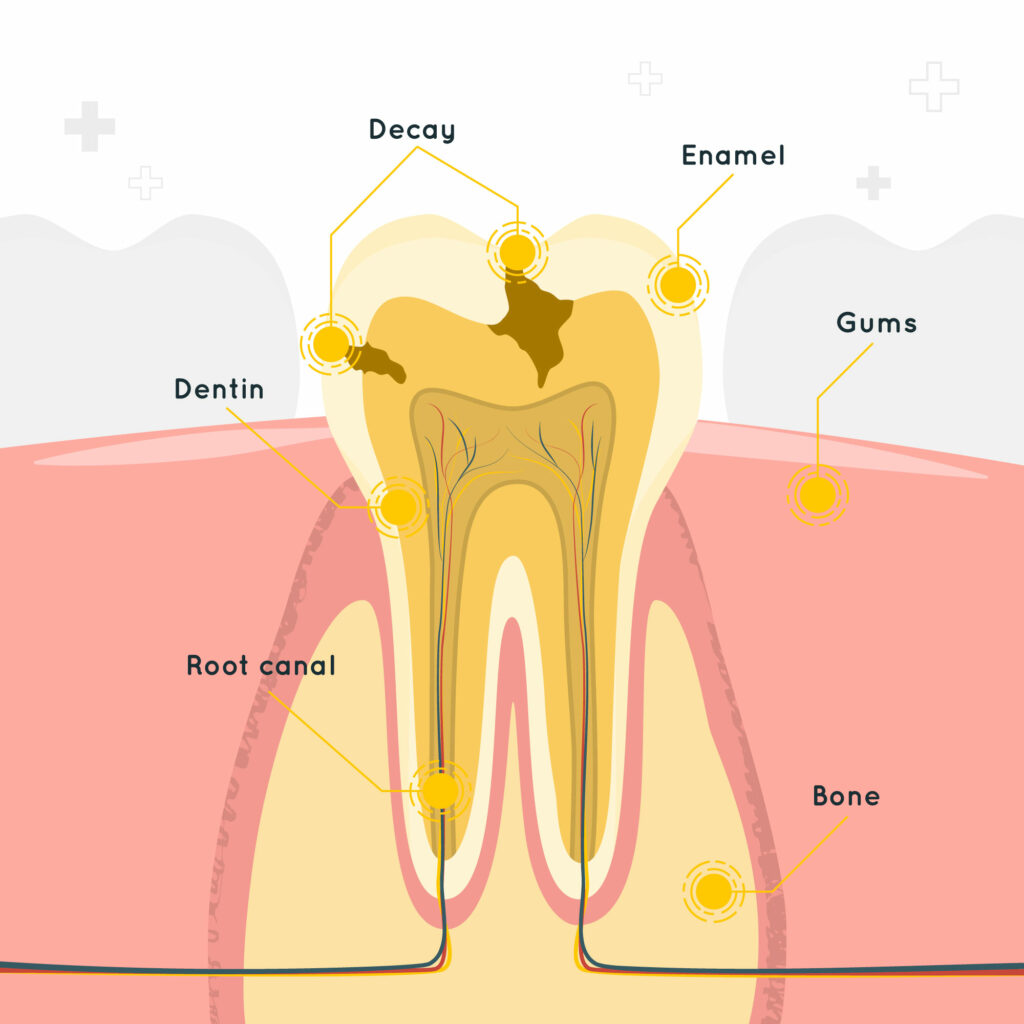
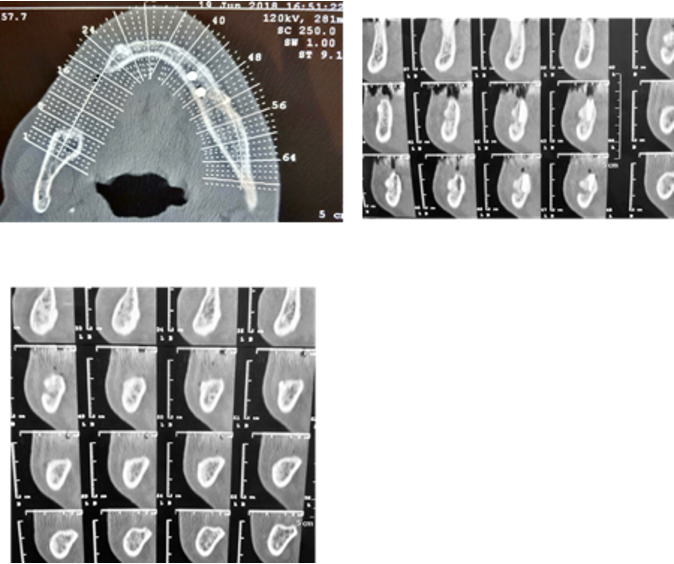
Al examinar su situación, el equipo dental encuentra una serie de desafíos: bolsas periodontales profundas, recesión gingival y una pérdida ósea significativa en la maxila. Aunque estos problemas podrían parecer desalentadores, también representan una oportunidad para aplicar las técnicas más avanzadas en odontología regenerativa.
Diseñando una Solución Personalizada
Con cuidado y precisión, los expertos diseñaron un plan de tratamiento que incluyó la lateralización del nervio dental inferior y la colocación de implantes simultáneos, combinando injertos óseos autólogos y xenoinjertos. En la maxila, una cirugía periodontal resectiva aseguró que los tejidos blandos y duros estuvieran preparados para soportar el futuro de su sonrisa.
El Procedimiento y la Recuperación
El proceso quirúrgico fue llevado a cabo con tecnología avanzada, como dispositivos piezoeléctricos, que permitieron trabajar con delicadeza cerca del nervio. Durante el postoperatorio, el paciente siguió un riguroso protocolo de medicación, incluyendo suplementos de vitamina D y B para favorecer su recuperación. Cuatro meses después, los resultados iniciales ya mostraban una mejora notable.
Resultados que Transforman Vidas
Ocho meses después de la intervención, el paciente disfruta de una funcionalidad y estética restauradas en su mandíbula. Su maxila, aunque con un pronóstico reservado debido a la movilidad residual en algunos dientes, también refleja un progreso significativo gracias a la dedicación del equipo dental.
Historia Clínica
Remisión El paciente fue recibido en una clínica dental privada en Zamora, España, y se sometió a la cirugía en el Hospital La Zarzuela en Madrid, España.
Motivo de consulta «No quiero usar la prótesis removible, pero nadie quiere ponerme implantes dentales porque dicen que no tengo suficiente hueso».
Historia El paciente carece de dientes posteriores en la maxila. Utiliza una prótesis removible que no usa porque le causa dolor.
Antecedentes sociales
Edad: 63 años. Matrimonio: 40 años. Ocupación: Pensionista.
Historia médica
Enfermedades actuales: Ninguna. Enfermedades pasadas: Gripe, nada relevante. Alergias: Ninguna. Antecedentes familiares: Diabetes y problemas de sobrepeso. Tabaco: 15 unidades al día.
Técnica de higiene bucal: Adecuada. Visitas al dentista: Frecuentes. Motivo de la pérdida de dientes: Perdió los dientes hace muchos años debido al dolor. Hábitos: Consume una dieta blanda, nada compleja. Evaluación:
- Salud
- Función
- Estética La apertura máxima fue de 42 mm en la zona anterior.
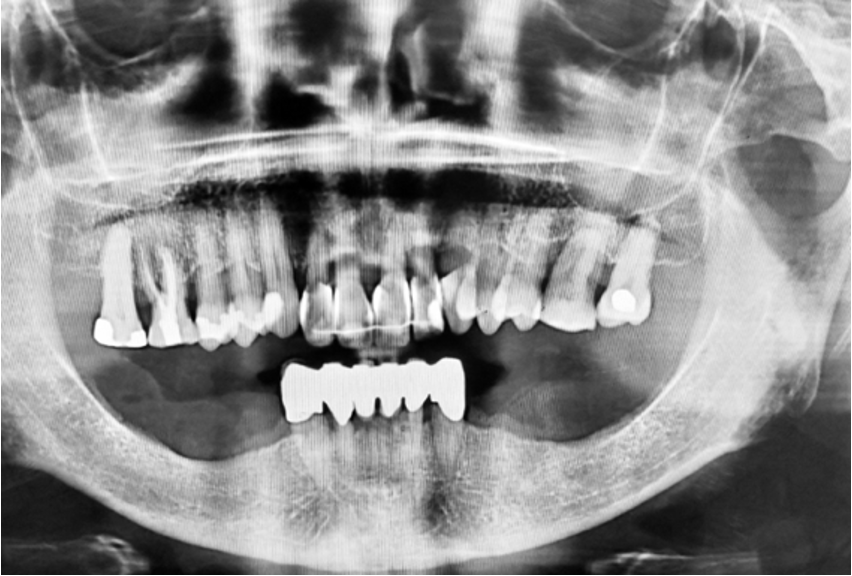
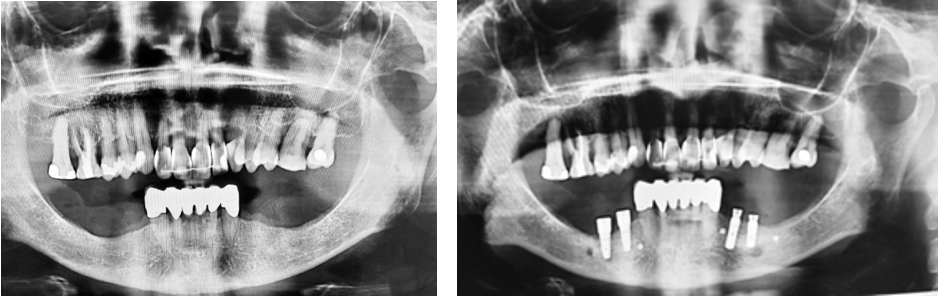
OPG (Radiografía panorámica) antes del tratamiento
Fotos de la cirugía:
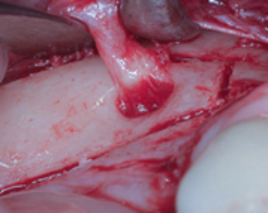
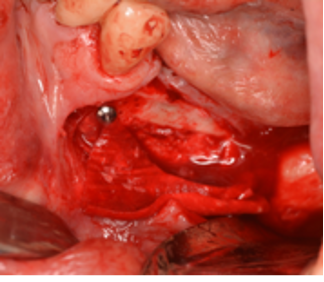
Tras realizar una incision intrasulcular desde los dientes anteriores con descarga a nivel del 3 y extendida crestalmente hacia los sietes, se realiza la separacion a espesor total del colgajo vestibular. una vez localizado el nervio mentoniano, debemos usar el piezoelectrico, en este caso usamos el inserto en forma de «pala» sin concavidad de W&H.
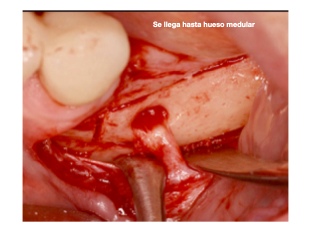
La idea es tener un margen de unos 5 mm desde el nervio mentoniano hacia el canino o primer premolar, ahi realizaremos una linea incision osea,idealmente evitar cortar la rama anterior del nervio mentoniano, pero esto puede suceder en algunos casos, ya que necesitamos lateralizar el nervio y si esta fijado en su parte anterior a veces resulta complicado, otra cosa seria si lo desplazas pero no quieres conseguir una nueva emergencia posterior del nervio mentoniano. Este es un tema polémico, ya que algunos autores consideran que cortar esta rama anterior no influye en la perdida de sensibilidad de los dientes anteriores y otros si.
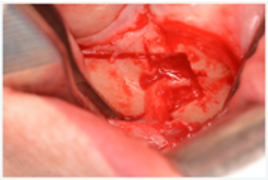
Es importante a nivel mesial del nervio hacer una incision desde el nervio hacia la incision que habiamos hecho previamente cerca al canino o al primer premolar, asi cuando levantemos el hueso cortical nos aseguraremos que no dañaremos el nervio.
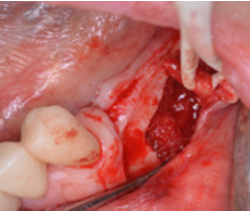
Posteriormente realizamos una incisión osea hacia posterior encima y debajo del nervio mentoniano, siguiendo el trayecto que previamente hemos visto en el CBCT.
Una vez las incisiones óseas estan conectadas, se comprueba que con el piezoelectrico llegamos al hueso medular. Tras este paso, con unos cinceles levantamos el hueso cortical que cubre al nervio dentario inferior.
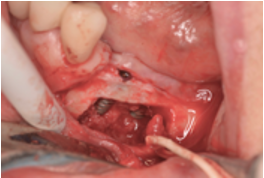
Cuando tenemos el hueso medualr sobre el nervio dentario inferior, lo que hacemos es que cambiamos el inserto al piezoelectrico y ponemos el que tiene forma de bola. Con este instrumento vamos retirando el hueso medular que esta sobre el nervio. Cuando lo hemos retirado poco a poco vamos desprendiendo el nervio desde mesial a distal, lo manipulamos con un filamento plastico ( ene ste caso la goma de un guante estéril recortada).
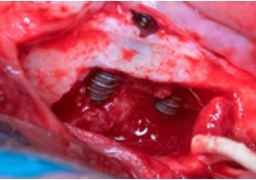
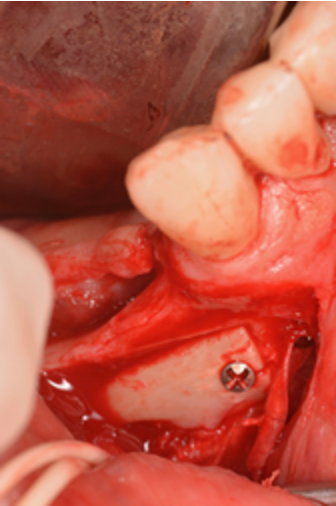
Luego, pones los implantes dentales donde quieren que vayan y en algunos casos puedes utilizar la «tapa cortical» que previamente habiamos retirado, la inviertes de posición , lo que iba a mesial ahora ira a distal, creas un nuevo foramen mentoniano posterior, regeneras y fijas esa tapa cortical con tornillos.
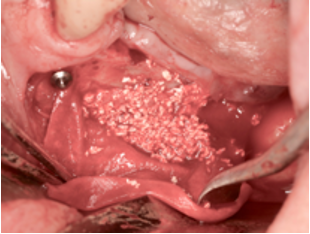
la otra opcion es hacer una regeneración con hueso rascado, xenoinjerto y membranas de colágeno, fijadas con chinchetas. En este caso clinico, se hicieron las dos técnicas con igual éxito.
Radiografías después de cuatro meses:
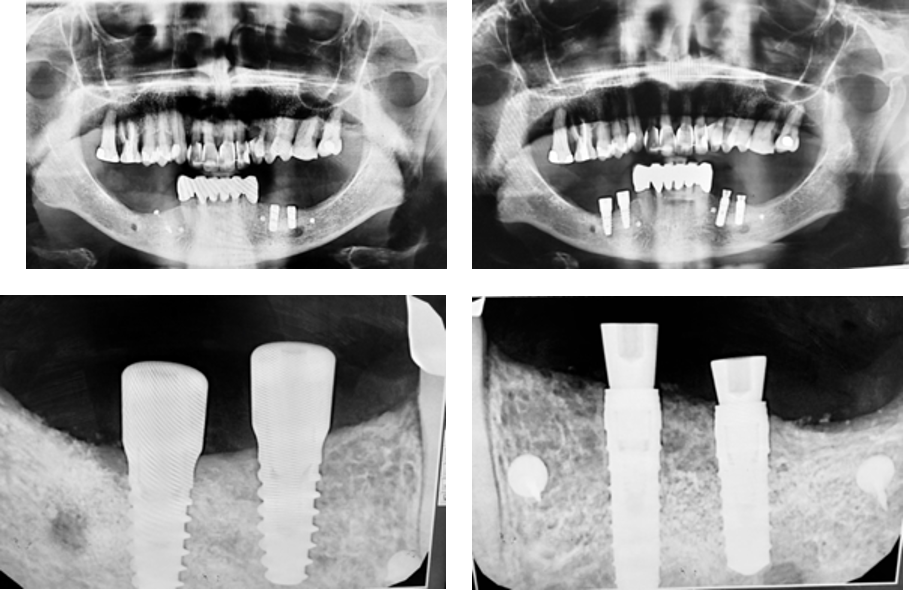
Tomografía computarizada (TC) después de ocho meses:
Rx inicial Vs final
Una Invitación a Renovar tu Sonrisa
Este caso es un testimonio del poder de la innovación en odontología y la colaboración entre paciente y especialista. Si te encuentras buscando una solución para tus problemas dentales, no esperes más. Visita Facialia.com y conoce cómo nuestro equipo en Silla, Valencia, puede transformar tu experiencia dental.
En Facialia, combinamos tecnología de vanguardia con un enfoque personalizado para asegurarnos de que cada paciente reciba el cuidado que merece. Reserva tu cita hoy y da el primer paso hacia una sonrisa saludable y confiada.